VI. Kiểm soát đáp ứng thất trong các trường hợp đặc biệt:
VI.1.Cuồng nhĩ:
Tất cả tiêu chuẩn kiểm soát thất trong RN cũng được áp dụng ở BN cuồng nhĩ. Tuy nhiên khả năng kiểm soát thành công thì khó đạt được ở BN cuồng nhĩ nhất là trong giai đoạn gắng sức khi nhịp tim tăng cao đột ngột. Triệt phá bằng catether trong cuồng nhĩ là lựa chọn đầu tiên trong khuyến cáo vì tỉ lệ thành công cao ít biến chứng và hiếm khi tái phát.
VI.2.Rung nhĩ sau phẫu thuật:
Tỷ lệ RN sau phẫu thuật ngày càng tăng vì tuổi phẫu thuật ngày càng cao và nhiều bệnh phối hợp. Tỷ lệ này lên đến khoảng 30% ở BN sau phẫu thuật và xuất hiện vào ngày thứ 2 và 4 sau hậu phẫu. Nếu huyết động ổn định kiểm soát đáp ứng thất bằng ức chế beta là lựa chọn hàng đầu. Ức chế canxi nondihydropyridine có thể dùng thay thế. Digoxin ít hiệu quả nếu trương lực giao cảm tăng cao. Có thể sử dụng Amiodarone tĩnh mạch nếu có rối loạn huyết động nhẹ. Chỉ sử dụng shock điện nếu BN có rối loạn huyết động nặng hay thất bại kiểm soát đáp ứng thất bằng thuốc, hoặc RN xuất hiện ngay lập tức sau PT.
VI.3.Rung nhĩở BN hội chứng vành cấp:
Tỷ lệ RN ở BN NMCT là khoảng 10-25%, thường gặp ở BN suy thất trái, viêm màng ngoài tim, thiếu máu tâm nhĩ, tuổi cao. Nếu BN không có dấu hiệu suy tim và suy thất trái nặng dùng chẹn beta để kiểm soát đáp ứng thất. Ngược lại dùng Digoxin hoặc Amiodarone tiêm tĩnh mạch để kiểm soát đáp ứng thất cho BN.
VI.4.Rung nhĩ ở bệnh nhân có hội chứngW-P-W:
RN có thể gây rung thất và đột tử ở BN hội chứng W-P-W khi các xung động dẫn truyền xuôi qua đường phụ. Thường dùng Procainamide hoặc ibutilide để hồi phục nhịp xoang hoặc làm chậm đáp ứng thất cho BN này khi có đáp ứng thất nhanh không RLHĐ. Triệt phá đường dẫn truyền phụ qua catheter được đề nghị cho BN RN kích thích sớm có triệu chứng, đặc biệt là đường phụ có thời kỳ trơ ngắn cho phép dẫn truyền xuôi nhanh. Chống chỉ định dùng amiodarone (TM), adenosine (TM ), digoxin (TM hoặc uống ), chẹn beta hoặc thuốc ức chế calcium nondihydropyridine (TM hoặc uống) ở BN hội chứng W.P.W kèm rung nhĩ kích thích sớm do các thuốc này có thể làm tăng TS thất gây nguy hiêm tính mạng (mức chứng cứ B).
VI.5.Rung nhĩ ở BN có hội chứng tim nhanh tim chậm:
Ở BN HC tim nhanh tim chậm ( suy nút xoang, RN kịch phát đáp ứng thất nhanh), nên đặt máy tạo nhịp 2 buồng mode điều hòa TS kết hợp với thuốc kiểm soát tần số có thể phòng ngừa triệu chứng.
VII. Kết luận:
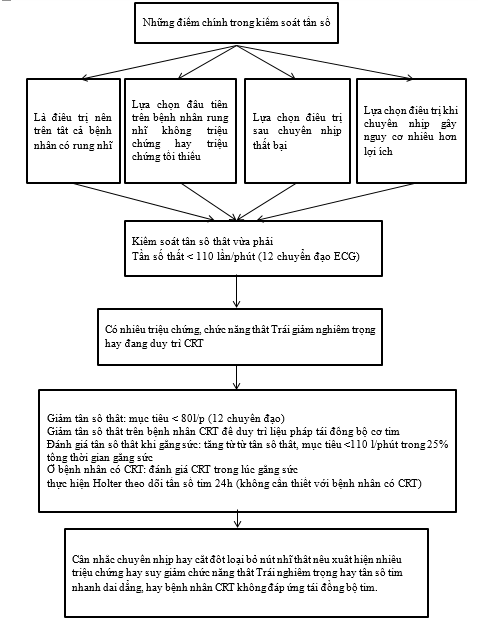
Kiểm soát tần số là một phần quan trọng trong điều trị RN.Nó là điều trị căn bản cho tất cả những bệnh nhânRN, bao gồm cả những BN đang được điều trị chuyển nhịp. Kiểm soát tần số không chặt thì đơn giản, an toàn, và hiệu quả đối với nhiều BN, và nên được thực hiện như là bước tiếp cận ban đầu với bệnh nhân có ít triệu chứng và yếu tố nguy cơ thấp. Kiểm soát tần số nghiêm ngặt thích hợp với những BN có triệu chứng kéo dài chức năng thất trái giảm. BN RN nhĩ kịch phát, hội chứng nhịp nhanh-chậm, được đặt máy tạo nhịp tái thiết lập tần số tim, hay cấy thiết bị tạo nhịp đều cần có cách tiếp cận riêng biệt cho từng trường hợp. Triệt phá nút AV là cách lựa chọn cuối cùng trong việc điều trị để đạt được tần số tim tối ưu lúc nghỉ và duy trì tần số lâu dài. Triệt phá RN thông qua catheter luôn được cân nhắc trên BN RN. Mặc dù kiểm soát tần số là lựa chọn đầu tiên trongRN, nhưng luôn luôn đi kèm các biện pháp đánh giá và điều trị toàn diện khác. Hình dưới đây tóm tắt cácđiểm chính trong kiểm soát tần số.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389