Phân loại theo tổn thương mạch máu bệnh Takayasu, Takayasu conference 1994
Phân loại bệnh Takayasu theo tổn thương mạch máu: năm 1994 Hội nghị Takayasu ở Tokyo Nhật Bản đã đề nghị phân loại tổn thương mạch máu bao gồm 6 nhóm
|
Type |
Mạch máu bị tổn thương |
|
I |
Nhánh của cung động mạch chủ |
|
IIa |
Động mạch chủ lên, cung động mạch chủ và nhánh của nó. |
|
IIb |
Động mạch chủ lên, cung động mạch chủ và nhánh của nó, động mạch chủ xuống đoạn ngực. |
|
III |
Động mạch chủ xuống đoạn ngực, bụng và/hoặc động mạch thận. |
|
IV |
Động mạch chủ bụng và/hoặc động mạch thận. |
|
V |
Phối hợp Type IIb và Type IV |
|
Thêm |
Nếu động mạch phổi hoặc động mạch vành bị tổn thương thì thêm C(+) hoặc P(+) |
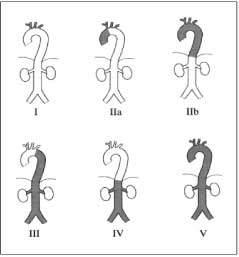
Phân loại bệnh Takayasu theo tổn thương mạch máu: năm 1994 Hội nghị Takayasu ở Tokyo Nhật Bản đã đề nghị phân loại tổn thương mạch máu bao gồm 6 nhóm và có hay không tổn thương động mạch vành và động mạch phổi( hình 1, bảng 5)(11) Nhóm tổn thương thường gặp nhất là nhóm V có liên quan đến toàn bộ động mạch chủ và các nhánh lớn của nó trên và dưới cơ hoành.
Tiêu chuẩn chẩn đoán và phân loại bệnh Takayasu đầu tiên được Ishikawa đề nghị vào năm 1978 (12).
Năm 1995 Sharma và cộng sự đưa ra tiêu chuẩn Ishikawa có sửa chửa(13), có đề cập đến một số dấu hiệu lâm sàng như: sốt, đau khớp, sụt cân, tăng huyết áp, tăng tốc độ lắng hồng cầu, thiếu máu.
Một số tác giả khuyên chụp mạch vành ở Bệnh Takayasu vì tỉ lệ tổn thương mạch vành trong Takayasu khoảng 15%(14), chụp mạch máu phổi thường qui trong bệnh Takayasu là không khuyến cáo(15), tuy nhiên, những kỹ thuật không xâm lấn như xạ hình phổi cho thấy bất thường tưới máu phổi ở 2/3 bệnh nhân không triệu chứng(16). Các phương pháp chụp mạch máu khác nhau có những ưu khuyết điểm: Chụp mạch máu xoá nền (DSA) là phương pháp xâm lấn bệnh nhân chịu ảnh hưởng của thuốc cản quang và tia X, cho hình ảnh lòng mạch rất rõ, tuy nhiên, không thấy rõ cấu trúc thành mạch; Chụp mạch máu bằng cắt lớp vi tính( angio CT scanner) và hình ảnh cộng hưởng từ (MRI) cho phép thấy rõ thành mạch máu tuy nhiên đánh giá tổn thương mạch máu nhỏ hạn chế (17,18) . Gần đây, FDG-PET( Positron Emission Tomography using 18-flurodexyglucose) là phương pháp chẩn đoán sớm và theo dõi đáp ứng viêm trong điều trị nhờ xác định mức độ hấp thu FDG ở thành mạch(19,20).
Siêu âm Doppler cũng có vai trò quan trọng trong tầm soát, phát hiện và theo dõi, đặt biệt có thể phân biệt tổn thương thành do xơ vữa và viêm ở động mạch cảnh, dưới đòn (21,22,23,24), hạn chế của siêu âm là khó khảo sát ở bệnh nhân béo phì, hơi ở ruột, thành bụng cứng(25).
Bệnh nhân chúng tôi được chụp động mạch xoá nền (DSA): Tắc động mạch cảnh chung trái từ lỗ xuất phát. Hẹp khít động mạch chủ xuống đoạn ngực dài 80 mm , chênh áp qua chỗ hẹp 70mmHg, Stent tự mở Wall stent 18x90 mm đặt vào chỗ hẹp qua động mạch đùi phải sau đó nong lại trong stent bằng bóng Powerflex 12x40mm ở 6 atm, độ chênh áp lực sau khi đặt stent 10mmHg. Ngay sau thủ thuật: mạch chi dưới rõ hơn, không còn âm thổi động mạch chủ bụng, huyết áp kiểm soát tốt 130/80 mmHg với 3 loại liều thấp : Bisoprolol 5 mg 1 v, Furosemide 40 mg 0.5vx2, nifedipine 20 mg 1vx2 trong thời gian nằm viện; Vào tháng thứ hai sau đặt stent, huyết áp 110/80 mmHg với 2 loại thuốc: Bisoprolol 2.5mg và Losartan 50 mg( bảng 1).
Chụp CT sau 2 tháng: không thấy tái hẹp trong Stent ( hình 2).
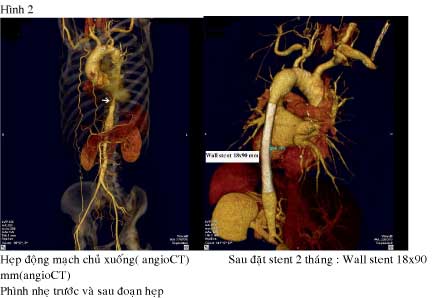
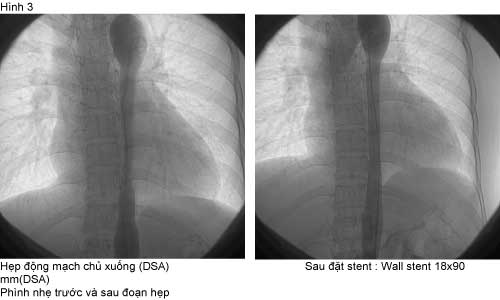
Bệnh nhân tăng huyết áp nặng, kháng trị do hẹp động mạch chủ, sau khi nong và đặt stent động mạch chủ, huyết áp kiểm soát tốt. Chẩn đoán bệnh Takayasu dựa vào tiêu chuẩn của American college of Rheumatology năm 1990 ( Tuổi bệnh nhân 33( dưới 40), âm thổi ở động mạch dưới đòn và động mạch chủ bụng, khác biệt huyết áp hai tay, và hình ảnh chụp mạch máu).
Điều trị bệnh Takayasu chủ yếu bao gồm điều trị bằng thuốc tình trạng viêm, các biến chứng như: tăng huyết áp, huyết khối tắc mạch và điều trị can thiệp tổn thương động mạch: ngoại khoa, can thiệp động mạch qua da.
Corticosteroid là thuốc lựa chọn đầu tiên liều prednisone 0.7-1mg/kg/ngày trong 1-3 tháng, giảm liều dần khi tình trạng viêm thuyên giảm(26), tuy nhiên chỉ có 50% bệnh nhân đáp ứng với điều trị corticosteroid do đó những điều trị khác được đề nghị(27): thuốc gây độc tế bào: cyclophosphamide, azathiprine, methotrexate(28) và mycophenolate mofetil, thuốc ức chế tổng hợp guanine nucleotides, anti-tumor necrosis alpha(29,30,31). Điều trị tăng huyết áp ở bệnh nhân Takayasu có thể gặp khó khăn vì tác dụng phụ giữ nước của corticosteroid hoặc hẹp động mạch thận không thể dùng thuốc ức chế men chuyển.
Điều trị phẫu thuật hẹp, tắc hay phình động mạch là phương pháp đã được chứng minh hiệu quả tuy nhiên, nên thực hiện ở bệnh tình trạng viêm động mạch ổn định vì nguy cơ biến chứng do viêm như: miệng nối thất bại, huyết khối, nhiễm trùng, xuất huyết(32,33,34,35).
Điều trị nong động mạch qua da là phương pháp rất được chú ý trong những năm gần đây vì thủ thuật ít xâm lấn và tránh được những biến chứng so với phẫu thuật, đặc biệt đã có rất nhiều báo cáo về nong và đặt stent động mạch lớn như động mạch chủ(36,37,38,39,40,41). Chúng tôi đã thực hiện nong và đặt stent động mạch chủ ở bệnh nhân này, những kết quả sau thủ thuật và theo dõi sau 2 tháng rất ấn tượng về cải thiện các triệu chứng lâm sàng đặt biệt là giảm huyết áp.
Bảng 4.Tiêu chuẩn xác định giai đoạn hoạt động của bệnh Takayasu(43).
|
1.Triệu chứng toàn thân ( sốt, triệu chứng ở cơ, …) |
|
2.Tăng tốc độ lắng máu (ESR) |
|
3.Triệu chứng thiếu máu hay viêm mạch máu ( cách hồi, đau kiểu mạch máu, giảm hoặc mất mạch, âm thổi) |
|
4.Tổn thương điển hình trên hình ảnh chụp mạch máu |
|
Hai hoặc nhiều hơn các dấu hiệu mới hoặc tiến triển chẩn đoán giai đoạn hoạt động của bệnh. |
Về những tổn thương mạch máu khác ngoài động mạch chủ ở bệnh nhân này: Hẹp động mạch dưới đòn hai bên không có ý nghĩa và bệnh nhân không có triệu chứng đau, tê, mỏi tay khi vận động: không can thiệp. Tắc động mạch cảnh chung trái: tắc hoàn toàn hoặc bán tắc đoạn dài động mạch cảnh là một chống chỉ định can thiệp tái tưới máu (44) trong khi có tuần hoàn từ bên phải qua đa giác Willis.
Kết luận, Đây là trường hợp Bệnh Takayasu có tăng huyết áp nặng và kháng trị kéo dài , hẹp nặng động mạch chủ đoạn ngực. Bệnh nhân được nong và đặt stent động mạch chủ bụng thành công, kết quả sau can thiệp: lâm sàng cải thiện rất tốt đặc biệt huyết áp cải thiện tốt. Nong và đặt stent động mạch chủ bụng là phương pháp an toàn và hiệu quả có thể thay thế phẫu thuật mạch máu.
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389