Đáp ứng tăng huyết áp (THA) cấp ở bệnh nhân (bn) đột quỵ (ĐQ) là hiện tượng tăng áp lực máu trên mức bình thường xuất hiện trong 24 giờ đầu sau khởi phát ĐQ, tự giảm dần sau 10-14 ngày và chỉ 1/3 trường hợp còn THA sau 10 ngày
Đáp ứng tăng huyết áp (THA) cấp ở bệnh nhân (bn) đột quỵ (ĐQ) là hiện tượng tăng áp lực máu trên mức bình thường xuất hiện trong 24 giờ đầu sau khởi phát ĐQ, tự giảm dần sau 10-14 ngày và chỉ 1/3 trường hợp còn THA sau 10 ngày(1,2,3). Vì quá trình tự điều hòa dòng máu não bị suy yếu sau ĐQ, nên lưu lượng máu não rất nhạy cảm với thay đổi HA hệ thống. Do đó, THA sau ĐQ cấp có thể có lợi theo ý nghĩa giúp tăng lưu lượng máu ở những vùng thiếu máu cục bộ (TMCB) ở não. Ngược lại, THA có thể làm tăng nguy cơ phù não và chuyển xuất huyết ở bn nhồi máu não. Hiện tượng THA này gặp trên khoảng 60 % bn ĐQ ở Mỹ. Cũng tại quốc gia naỳ,có khoảng 980 000 bn nhập viện vì ĐQ /năm, trong đó có khoảng > nửa triệu bệnh nhân có THA lúc nhập viện.
I. CÁC KHÁI NIỆM VỀ AHR:
1. Định nghĩa đáp ứng THA cấp (AHR):
2. Tỷ lệ AHR
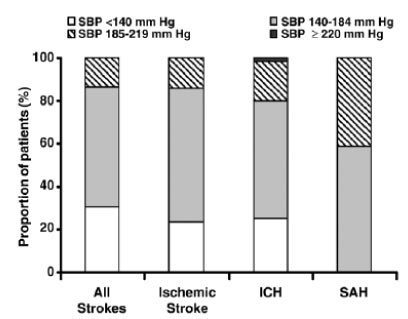
3. Đặc điểm của AHR
AHR trong ĐQ có đặc điểm là tỷ lệ cao, tự giới hạn và có ý nghĩa tiên lượng. THA mới khởi phát ở bn ĐQ không có THA trước đó là khoảng 20%. Có xu hướng giảm HA tự phát 20 mmHg cho tâm thu và 10mmHg cho tâm trương (20/10) trong vòng 10 ngày đầu sau ĐQ cấp dù không dùng bất kỳ thuốc hạ áp nào. Nghiên cứu Glycine Antagonist in Neuroprotection International Trial gồm 1.455 bn ĐQ cấp, nhập viện trong 6h sau khởi phát triệu chứng cho thấy HA TB ( HA trung bình) giảm dần trong vòng 60h, bất chấp giá trị HA TB ban đầu, với giảm chủ yếu trong 10h đầu (2). Giảm HA sớm thường xảy ra ở bn ĐQ mức độ nhẹ và có tiên lượng tốt, trong khi nếu HA còn cao nhiều và kéo dài thường kết hợp với ĐQ nặng và tiên lượng không tốt (5).
4. Nguyên nhân của AHR
- AHR có thể là biểu hiện của điều trị THA không thích hợp hay THA mạn tính không được xác định trước đây. Tuy nhiên, giảm HA tự phát so với ban đầu sau vài ngày hay sau tái thông mạch thành công ở hầu hết bn có AHR chứng tỏ có vai trò của các cơ chế đặc biệt thoáng qua liên quan với ĐQ. Mattle và cộng sự đã phân tích HA 149 bn ĐQ thiếu máu cấp lúc nhập viện, 1 và 12 giờ sau tiêu sợi huyết ( TSH ) đường động mạch. Kết quả cho thấy những bn có tái thông mạch (xác định bằng chụp ĐM não) có HA sau 12h thấp hơn so với bn không có tái thông (h.2) (6). Các cơ chế khác có thể gây THA bao gồm:
- ĐQ gây tổn thương thoáng qua hay vĩnh viễn các vùng của não có vai trò điều hòa chức năng tim mạch (kể cả HA) của não. Hệ thần kinh giao cảm và phó giao cảm bị chi phối cả bởi 2 bán cầu đại não 2 bên. Vùng vỏ não trước trán và thùy đảo tạo ra xung động ức chế và kích thích, qua những con đường dẫn truyền này nối tiếp với các nhân ở thân não, đặc biệt các nhân bụng bên hành não và nhân của bó đơn độc ( nucleus tractus solitarious), tiếp theo là vùng thuỳ lưỡi, amygdala, dưới đồi.
- Tăng trương lực giao cảm dẫn tới giải phóng renin và co mạch do tổn thương trực tiếp các vùng não ức chế hay điều hòa hoặc ảnh hưởng gián tiếp của giảm hoạt tính phó giao cảm dẫn tới suy yếu độ nhạy cảm thụ thể áp lực tim. Hậu quả gián tiếp của liệt cơ hay giải phóng các chất dẫn truyền thần kinh (neuro transmitters) như nitric oxide trong thiếu máu cục bộ có thể làm thay đổi hoạt động của các nhân này. Đáp ứng với stress lúc nhập viện, đau đầu, bí tiểu, nhiễm trùng kết hợp có thể dẫn tới bất thường hoạt động tự động và tăng mức độ catecholamine và cytokine viêm (7-9).
- Tăng áp lực nội sọ, đặc biệt khi hiện diện phù não, hay gặp ở bn xuất huyết não và xuất huyết dưới nhện. Tăng áp lực nội sọ dẫn tới THA hệ thống có thể do tổn thương hay chèn ép vùng não đặc biệt có vai trò điều hòa kiểm soát tự động.
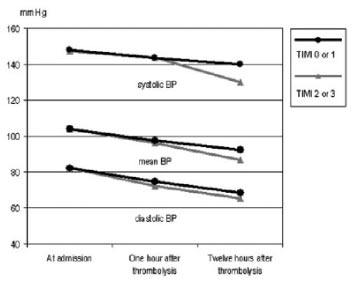
Hình 2. Tiến triển HA sau điều trị TSH ở bn ĐQ thiếu máu cấp. Màu đen chỉ tái thông mạch không thành công, màu xám chỉ tái thông mạch thành công. Ơ bn tái thông mạch thành công, HATT, HATB, và HATTr giảm có ý nghĩa so với bn tái thông mạch không thành công.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389